平成30年9月15日女優の樹木希林さんが、都内の自宅で家族に見守られながら息を引き取りました。まさに、理想的な「看取り」を実現されました。
「看取り」は、普段の会話ではめったに出てきませんが、ご家族の状態が思わしくなく、終末医療の段階が近くなると耳にすることが多くなります。
この「看取り」についてどうしたらいいかわからない方が多いと思います。自宅で最期を希望される方はたくさんいらしゃいます。しかし、核家族化が進んだ現在では、不可能ではありませんが、多くの制約があります。では、どうしたらよいのでしょうか?
私は、2000年4月以来、500人を超える方の看取りを実践し、現在でも毎年50〜60名の看取りを行っています。この記事では、専門医長谷川嘉哉の経験に基づき、またこれからの国の制度を踏まえた現代版「看取り方」を紹介します。
目次
1.看取りとは
看取りとは、終末期の病人のそばにいて世話をし、最期を見届けることを言います。近い将来に死に至ることが予想される患者さんに対し、身体的・精神的苦痛、苦悩をできるだけ緩和することに努めます。もちろん、患者さんの尊厳に十分配慮しながら対応します。
2.看取りまでの過程
人は必ず亡くなります。原因には、癌や心臓病や脳血管障害、ときには事故で亡くなる方もいらっしゃいます。しかし、どのような経過をたどっても、患者さんの死は、最終的に心臓が止まるか、呼吸が止まるかで訪れます。
ご家族からは、「あと何日ほど生きることができますか?」という質問をされることもあります。
医師であっても、そればかりは分かりません。ただし、徐々に心臓が弱っていく場合は、血圧が60mmHgを下回ると、尿を作ることができなくなり、おおよそ24時間以内にお亡くなりになります。
一方、呼吸が止まる場合は、徐々に呼吸が弱くなりますが、最後は突然呼吸停止を迎えます。いずれにせよ最後の死亡の確認は、医師にだけに許された仕事です。
3.看取りの種類は3つあるとは
看取りというと、自宅での最期を思い浮かべる方も、病院での最期を思い浮かべれらる方もいらっしゃいます。
しかし、現代では、亡くなる場所は病院や自宅だけではありません。下記に厚生労働省の統計によるどこで亡くなるかの表を紹介します。
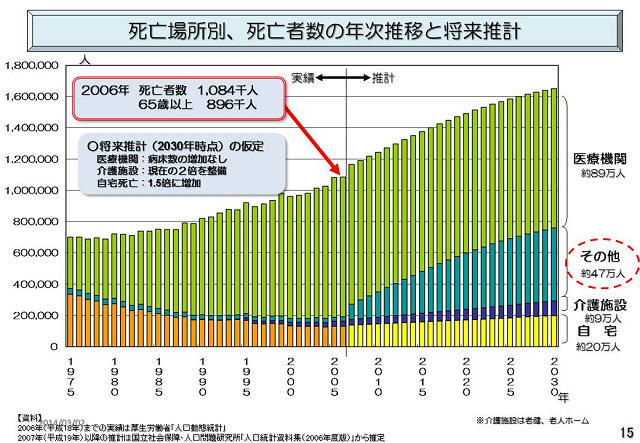
2006年から急に割合が激増しているのが「その他」です。これは、グループホーム、サービス付き高齢者住宅などを意味しています。現在急速にシェアを伸ばしているもので、すでに介護老人保健施設、老人ホームと合わせると医療機関に次ぐ地位を占めています。ここで看取られる方の数が、2030年には約47万人になるのです。
この記事では、表にある「介護老人保健施設」「老人ホーム」に、「その他」を含めて「介護施設」として話を進めます。
この中で、2010年のデータと、2030年に予想されるデータを比較してみます。まず亡くなる方の総数ですが、2010年は約110万人、2030年には、約166万人の方がお亡くなりなります。20年間の間に、お亡くなりになる方が約50万人急増することを知っておいてください。
3−1.病院で亡くなる
2010年に病院で亡くなられた方は、約90万人です。しかし、亡くなる方が今より50万人増加する2030年でも、厚生労働省はその数を増やす考えは持っていません。毎年のように国や厚生労働省では、病床数の削減を謳っています。
行く場所のない高齢者がコストが高い病院での入院で医療費を消費しているという事実があるからです。病院に入院すると一か月に150万円ほどを国が負担します。そのため、病院でなく在宅での治療・療養に切り替え、入院と比べると安いコストで高齢者医療を賄いたいという国の思惑があるのです。
3−2.自宅で亡くなる
講演等で、参加者に「どこで亡くなりたいですか?」と伺うと多くの方が「自宅で」と答えられます。
しかしながら、自宅で亡くなるためには、家族による介護力が必要です。配偶者がいらっしゃれば良いのですが、亡くなっていればかなり困難になります。同居している子供さんがいなければ一層難しくなります。仮に同居していても、子供さんにも子育てや仕事で手がかかる時期では期待はできません。つまり、自宅で亡くなることは、家族構成・状況が整って初めて実現できるのです。
その介護力が整っただけではまだ難しいです。在宅介護を支えるために、訪問診療をする医師、看護ステーションが必要です。残念ながら、これらの整備には地域差があります。医師を中心とした専門家(看護師・ケアマネージャー・介護士等)が地域にいなければ、やはり自宅での看取りは不可能になるのです。そのため、2010年の自宅での看取りは10万人程度、2030年の予想でも20万人弱しか予想していません。
つまり最も伝統的な方法である「最期は自宅で」と思う人は多いのですが現実的ではありません。
3−3.介護施設で亡くなる
「最後は自宅」は現実的でないとお話ししました。しかし国は、「病院から在宅」を主張します。これって矛盾を感じませんか?
実は、国がいう「在宅」には、介護施設が含まれているのです。この流れは確実に進んできています。介護施設で亡くなる方の数は2010年は約10万人でしたが、2030年には約60万人になると予想しています。今後増加する亡くなられる方の看取りは、大部分を介護施設で賄うと考えているのです。つまり、介護施設での看取りが、主流になるのです。
当院の訪問診療も、2000年4月には、介護施設での看取りはゼロでしたが、2017年現在、看取りの約半分は介護施設となっています。厚生委労働省の予想は、現場においても正しいようです。
介護施設での看取りにおいては、施設自体が前向きかどうかが問われます。しかし、自宅での看取りと比べれば、非常に楽です。なぜなら、特養・老健なら医師が居ますし、グループホームや有料老人ホームの場合も、必ず医療機関と連携しているからです。逆に、看取りに積極的でない介護施設は淘汰されると予想されます。
4.後悔しない看取りの準備と手順
後悔しない看取りの実現のためにはどんな準備が必要でしょうか?
4−1.家族の意志
お伝えしたように、今後は介護施設での看取りが主流になってきます。ご家族にとっては介護の負担が減りますし、ご本人にとっても医療機関との連繫が受けられるからです。もしくは自宅で、という数も微増してきます。
在宅医療を行っているものからすると、「ご家族の意志」が最も重要です。医師としては家族の意見が分かれていることが最も困ります。
なぜならば「延命治療をしないで看取ってほしい」と言われてお送りしてから、亡くなったあとに、「実は病院に送って何とか生き延びさせてほしかった」という家族が出てきて訴えられるリスクさえあるのです。そのため、家族の意見が統一されないときは、病院へ入院してもらうしかなくなるのです。
これは単に医師にとって困るというだけではなく、家族間の諍いの大きな原因になります。取り返しがつかない遺恨が残り得るのです。是非「できるだけ苦痛がなく、尊厳を保った最期を迎えさせたい」という統一した意志を家族で共有してください。
4−2.病院への入院は最小限にとどめる
病院は治療を行う場所です。ですから、24時間医療関係者が動き回り、看取る家族のための環境も整っていません。そのためにも、入院は最小限にしましょう。環境が整っていれば自宅で看取りましょう。介護力が乏しければ介護施設での看取りをお願いしましょう。自宅にせよ介護施設にせよ、医療行為は最小限です。その代わり、病院と違って頻回に会うこともできます。ゆっくりと別れの時間を取ることができるのです。
4−3.ぽっと出症候群の方が現場を疲弊させる
このような、自宅や介護施設での自然な看取りのためには、家族の意志の統一が大事です。常に介護に携わっていたご家族は、自然な経過を希望されます。
しかし、突然現れた身内ほど、「入院すれば改善するのでは?」「先回来たときはもっと状態は良かった」などと現場を混乱させます。結果、やむを得ず入院をすることさえあるのです。
医療・介護の現場では、そんな困った人たちを「ぽっと出症候群」と呼んでいます。「ぽっと出症候群」は現場を疲弊させます。介護に手を出せない家族は、口も出さないようお願いしたいものです。
4−4.最期にかけてあげたい言葉
病院以外の、自宅や介護施設で最期を迎えるときには、多くの家族が立ち会うことが可能です。ときには、幼いお孫さんやひ孫さんも連れて行ってあげましょう。家族の話す言葉や、小さな子供たちの声は生活音として、患者さんを落ち着かせるものです。人間が亡くなる際、最後の最後まで聴力が残ることが分かっています。
最期まで尊厳ある対応を心がけましょう。そして、いよいよ終末期が近づいたら、皆さんで感謝の言葉をかけてあげましょう。
5.自宅で看取った場合検視が必要?
よく患者さんのご家族から、自宅で亡くなると警察が来て検視を行うことを心配される方がいらっしゃいます。通常、定期的に訪問診療をするかかりつけ医があいれば、検視は不要です。
5−1.検視が必要な場合がある
何の準備も前触れもなく、突然自宅で亡くなった場合には、不審死や変死扱いとなり、警察による検死や検案の対象となります。調書も取られたりするので、望む形でのお見送りとはいかない部分が出てきます。これは自宅での突然死は事件や事故の可能性があり、ある意味必要な措置と言えます。
5−2.検視が不要なケース
病気療養中であった場合は、たとえ亡くなられたのが自宅であっても、検視が必要になるわけではありません。かかりつけ医がいて、診察後24時間前後の死亡で、治療中の病気に関連する死であることが明らかと判定できる場合は、その医師が死亡診断書を交付することができます。
6.看取った後は急がないで
すべては死亡診断書が交付されてから始まることを知っておいてください。看取りが行われると、医師の判断で死亡診断書が作成されます。これがないと何をすることもできません。医師が死亡確認をしてから葬儀屋さんや、お寺さん等への連絡をしましょう。
私の経験では、医師が自宅に到着する前にお坊さんが来られていたことがありました。医師が死亡確認をして、看護師により死後処置を行うだけでも1時間弱はかかります。その間、お坊さんには待っていただくことになりました。何も焦ることはありません。医師の診断書作成後から、ご遺体を引き取ったり、葬儀の準備を始めましょう。
7.専門医が経験した印象的な看取り
ここでは長谷川が自ら体験した看取りの中で思い出深いものをお伝えします。
7−1.「●の女性がいっぱいいる…」と語ったケース
訪問診療で経験したケースです。90歳を超えた男性で、明らかな病気もない「老衰」でした。配偶者も健在で子供さんとも同居。介護力は万全です。
病院での入院も希望されずに、自宅での看取りを希望されました。食事が取れなくなっても、点滴もせずに経過を観察。脱水も徐々に進行して、それに伴い意識レベルも落ちてきました。その途中、「裸の女の人がたくさんいる」とうわ言のようにおっしゃられました。最後はとても穏やかに看取らせて頂きましたが、とても羨ましい最期ではないか、と考えさせられました。
7−2.一度は入院してから自宅看取りに切り替えたケース
私が、グループホームで経験したケースです。こちらも90歳を超えた認知症の女性です。配偶者はかなり前に死去。子供さんとも別居しており、グループホームに入居されました。老衰で食事量が減ってきたときに、東京に住む息子さんの希望で病院に入院することになりました。
しかし、入院中に付き添いをしていた別の子供さんからは、改めてグループホームでの看取りの希望を伝えられました。もちろん、そのお子さんは東京の息子さんも説得してくれました。その御陰で積極的な治療もせずに、穏やかに看取ることができました。娘さんも、毎日のようにグループホームを訪ねてきてくれました。(入院を主張した東京の息子さんがお見舞いに来ることは殆どありませんでした。)
8.まとめ
- これからの看取りは、病院でも自宅でもない介護施設が主流になります。
- そのためには、家族の明確な意志が必要です。
- 介護に手を出さない家族は、口も出さないようにしましょう。いわゆるぽっと出症候群は、介護する家族や現場の介護者を疲弊させます。



 認知症専門医として毎月1,000人の患者さんを外来診療する長谷川嘉哉。長年の経験と知識、最新の研究結果を元にした「認知症予防」のレポートPDFを無料で差し上げています。
認知症専門医として毎月1,000人の患者さんを外来診療する長谷川嘉哉。長年の経験と知識、最新の研究結果を元にした「認知症予防」のレポートPDFを無料で差し上げています。